Hilfe, ich habe „Parodontose“ - was nun ?
Eine Parodontitis ist eine entzündliche Erkrankung des Zahnhalteapparats. Bakterien auf der Zahnoberfläche lösen eine überschießende Abwehrreaktion des Körpers aus. Bei dieser Immunantwort kommt es zu einem Abbau des Zahnstützgewebes, Knochen und der zahntragende Faserapparat werden zerstört. Es bilden sich Taschen zwischen der Wurzeloberfläche des Zahnes und dem angrenzenden Knochenfach. Der Körper versucht eine Ausbreitung der Infektion zu verhindern, indem er den Zahn letztendlich opfert.
Die Mundhöhle ist in der Regel voll von Bakterien, wieso reagiert der Körper so heftig? Die Erklärung liegt in einem Ungleichgewicht zwischen bakteriellem Angriff und körpereigener Abwehr. Dies kann unterschiedliche Ursachen haben. Es gibt familiäre Häufungen, bei denen der Typ der Erkrankung vermutlich genetische Komponenten hat. Es gibt andere Formen, bei denen besonders aggressive Bakterien eine Rolle spielen oder bei denen das Immunsystem geschwächt ist, beispielsweise durch Allgemeinerkrankungen wie Diabetes oder ungünstiges Verhalten wie Rauchen. Auslöser ist jedoch in allen Fällen der bakterielle Zahnbelag (Biofilm), der eine spezielle Form der Zusammensetzung und Reifung angenommen haben muss.
Alle Formen der Parodontitis-Therapie beruhen auf der Entfernung des bakteriellen Zahnbelags aus den Taschen. Hierzu wird bei geringen bis mittleren Taschentiefen eine sogenannte geschlossene Zahnfleischbehandlung empfohlen, bei der die Beläge mittels Ultraschall und/oder Handinstrumenten entfernt werden. Bei ungünstigen anatomischen Verhältnissen oder tiefen Zahnfleischtaschen kann eine offene Behandlung über einen operativen Zugang sinnvoller sein. Hierbei wird das Zahnfleisch abgehoben, die erkrankten Zahnwurzeln werden unter Sicht gereinigt und das Zahnfleisch abschließend wieder zurückgelegt. Leider ist die Parodontitis eine chronische Erkrankung, die nicht vollständig geheilt werden, sondern in ihrem Verlauf nur verlangsamt oder bestenfalls gestoppt werden kann. Eine Regeneration findet nur in geringem Umfang statt. Verlorener Knochen und Stützgewebe bildet sich nur in seltenen Fällen neu. Hierbei können Mittel wie Wachstumsfaktoren oder Knochenaufbaumaßnahmen helfen. Eine erfolgreiche Parodontitis-Therapie erfordert immer wieder regelmäßige Nachreinigungen der Zähne und eventueller Resttaschen, die dann „Unterstützende Parodontitis-Therapie (UPT)“ genannt werden. Dies ist nicht mit einer normalen Professionellen Zahnreinigung (PZR) zu vergleichen.
Nach einer Parodontitisbehandlung fühlt sich das Zahnfleisch meist für wenige Tage wund an. Die behandelten Zähne können anfänglich eine leicht erhöhte Lockerung und in vielen Fällen eine erhöhte Temperaturempfindlichkeit aufweisen. Diese Befunde bilden sich in der Regel schnell zurück. Durch die Behandlung kommt es zu einer Straffung und Festigung des Zahnfleischs. Dies ist häufig mit dem Rückgang des Gewebes in Abhängigkeit des verbliebenen Knochens verbunden. Die Zähne wirken dadurch länger und die Zahnzwischenräume werden größer. Bei der offenen Behandlung sind die oben beschriebenen Nachwirkungen evtl. stärker ausgeprägt.
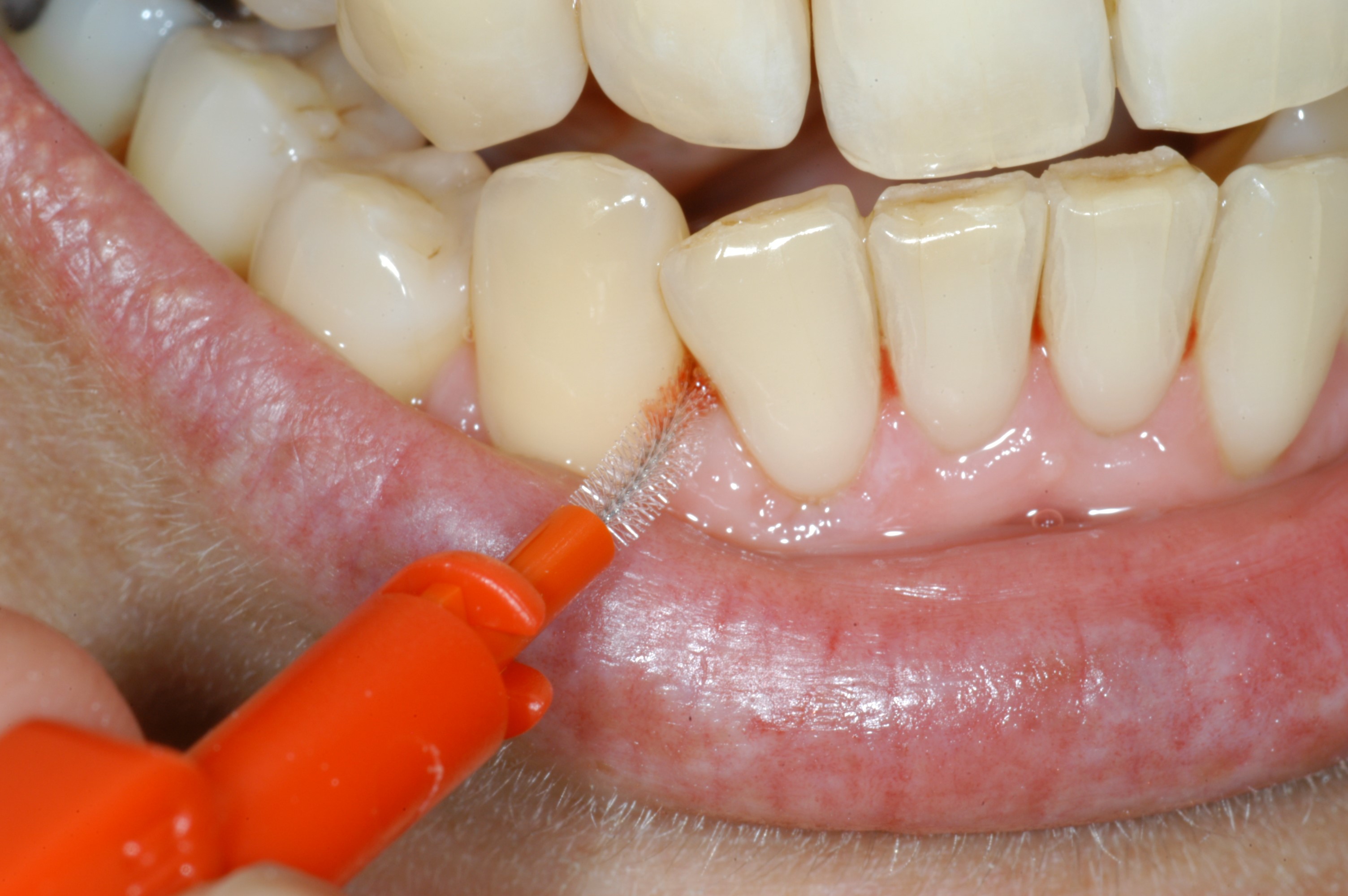
Die Reduzierung der Zahnfleischtaschen und die bakterielle Neubesiedelung der Zahnfleischtaschen zu verhindern, ist das oberste Ziel der Behandlung. Experten nennen dies „Kontrolle des Biofilms“. Deshalb ist die tägliche Mundhygiene entscheidend für den Erfolg und für die langfristige Stabilität der Behandlung. Wie bereits beschrieben, kommt es durch die Parodontitis zu einem Zahnfleischrückgang, dadurch werden die Zahnzwischenräume größer. Eine Reinigung dieser Bereiche ist mit der Zahnbürste alleine nicht möglich und kann auch mit der Munddusche nicht erzielt werden. Der Gebrauch von individuell abgestimmten Zahnzwischenraumbürsten oder Zahnsticks ist zwingend erforderlich. Regelmäßige Kontrollen und UPT (siehe oben) sind bei der chronischen Erkrankung unverzichtbar.
Eine gesunde, ausgewogene Ernährung ist sinnvoll. Stoffwechselerkrankungen – wie zum Beispiel Diabetes – müssen sorgfältig eingestellt sein. Rauchen begünstigt die Parodontitis sehr und sollte deshalb vermieden werden. Eine Raucherentwöhnung hat einen hohen therapeutischen Stellenwert.
In den meisten Fällen ist die Prognose für die Behandlung einer Parodontitis gut. Ein Aufhalten bzw. Stopp der Erkrankung ist mit den beschriebenen Methoden zumeist möglich. Nur in seltenen Fällen kommt es immer wieder zu Rückfällen und weiterem Knochenabbau. Dann sind weitere Maßnahmen wie Erregertestungen und antibiotische Behandlungen notwendig und sinnvoll.
Die Kontrolle des bakteriellen Belags ist aber stets erforderlich. Hierzu bedarf es des Zusammenspiels von angepasster häuslicher Mundhygiene, professioneller Unterstützung und – soweit erforderlich – wiederholter chirurgischer Reinigung der Taschen. Dann ist eine Parodontitis erfolgreich therapierbar.